Гистероскопия перед ЭКО
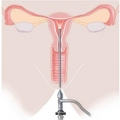
Гистероскопия — один из методов инструментальной диагностики, инвазивное вмешательство, позволяющее осмотреть полость матки. Манипуляция проводится под общим наркозом и длится в среднем 20 — 25 минут.
Важным считается то, что во время диагностического вмешательства можно не только подтвердить или опровергнуть диагноз, но и выполнить хирургические манипуляции: от взятия биопсии с подозрительного участка до рассечения, например, спаек или удаления полипа.
Гистероскопия с раздельным диагностическим выскабливанием (шейка матки и эндометрий) повышает точность диагностики при бесплодии, считается более эффективным способом по сравнению с гистеросальпингографией.
При идиопатической форме бесплодия гистероскопия проводится одновременно с лапароскопией.
Гистероскопия с РДВ позволяет выполнить ряд задач:
• удалить полипы слизистой оболочки матки.
• устранить маточное кровотечение, которое не поддавалось медикаментозной терапии.
• удалить слизистую оболочку при эндометрите, что повышает эффект от проводимой в последующем терапии.
• рассечь синехии (сращения стенок матки).
Зачем нужна гистероскопия перед ЭКО
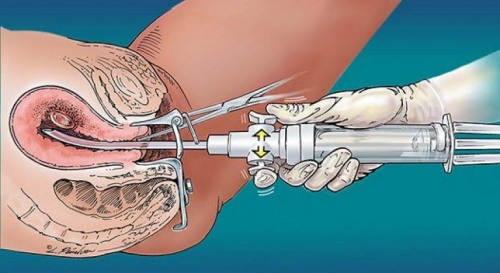
Выполнение гистероскопии перед ЭКО помогает предупредить прерывание беременности, наступившей с таким трудом. Патологические процессы в матке могут быть причиной бесплодия, и их удаление повышает вероятность наступления самостоятельной беременности. Так что на вопрос, делать ли гистероскопию перед ЭКО, можно ответить положительно.
Какие проблемы можно решить с помощью гистероскопии
Приведем немного статистики. В целом, после гистероскопической полипэктомии (удаление полипа матки) беременность наступала у 50 — 78% бесплодных ранее женщин.
Как влияет удаление полипа при гистероскопии на ЭКО - до конца не изучено, но есть данные, что удаление поражений менее 2 см не оказывает отрицательного воздействия на цикл искусственного оплодотворения.
Миома, без другой очевидной этиологии бесплодия, приводит к нарушению женской фертильности достаточно редко, в 1 — 2,4%. Считается, что узлы, изменяя анатомическую пропорцию матки, оказывают негативное влияние на процесс имплантации.
Что делать с миомой перед ЭКО, решается с учетом ее местонахождения, размеров и других факторов женского бесплодия.
Хирургическое лечение с гистероскопической миомэктомией, позволяет забеременеть от 16,7 до 76,9 % женщин (в среднем, 45%). Необходимо отметить, что широкомасштабные рандомизированные исследования на изучение гистероскопического удаления миомы матки и фертильность не проводились. До сих пор вопрос о ведении пациенток с небольшими миоматозными узлами остается дискутабельным.
Для пациенток с привычным выкидышем с сопутствующей фибромиомой, выполненная операция повышает вероятность на благополучную беременность в дальнейшем.
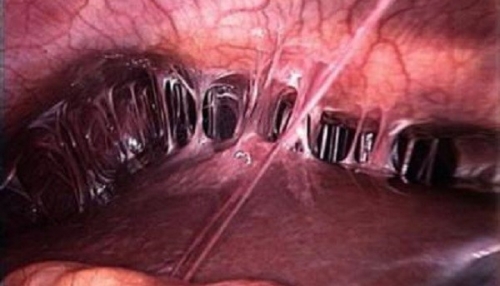
Миомы могут негативно влиять на результаты у женщин, проходящих процедуру ЭКО.
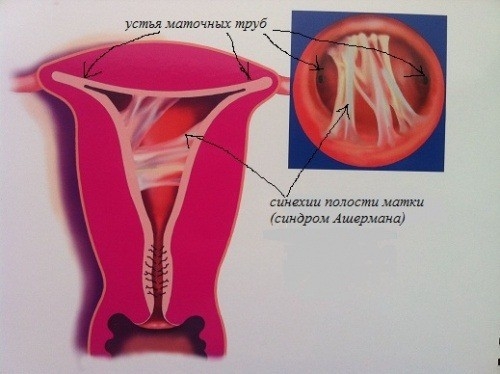
Синдром Ашермана был идентифицирован в 1948 году, как маточные синехии. Данную патологию часто ассоциируют с бесплодием. Распространенность синехий составляет в среднем 1,5 %, при этом вероятность обнаружения выше у женщин после выполненных медицинских манипуляциях в анамнезе, в частности выскабливанию эндометрия.
Гистероскопия с РДВ перед ЭКО считается наиболее приемлемым способом для лечения этих спаечных процессов.
К преимуществам относят хорошую визуализацию при выполнении манипуляции.
После проведенного гистероскопического лечения по поводу синехий у 88 - 98% женщин восстанавливается менструальный цикл, и в отсутствии других проблем с фертильностью, 79 % пациенток удается забеременеть.
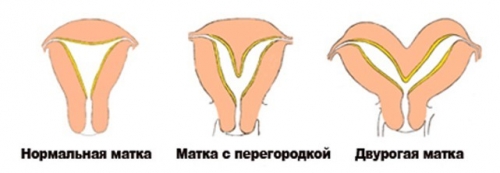
Примерно у 4 % женщин диагностируются мюллеровские аномалии, которые выглядят, как добавочные перегородки в полости матки. Вероятность наступления беременности с двурогой маткой более 50 %,а с перегородками в матке — менее 30%.
Гистероскопия в этом случае, используется скорее для подтверждения диагноза, но не всегда для лечения подобных находок.
Перегородка матки — наиболее распространенная структурная аномалия (35% от общего количества аномальных находок), и часто приводит к бесплодию. Диагноз устанавливается после исключения двурогой матки.
Удаление внутриматочной перегородки ранее осуществлялось с помощью открытой лапаротомии, но в современной гинекологии используют гистероскопическую резекцию перегородки.
Пациентки с мюллеровскими аномалиями в 20% страдают дисменореей (нарушениями менструального цикла) после гистероскопических вмешательств, для женщин с открытыми операциями этот показатель составляет 50%. После лечения вероятность благополучного исхода беременности — 80%.
Кому стоит воздержаться от гистероскопии
Противопоказания к гистероскопии:
• активный процесс на шейке матки.
• инфекция.
• менструация.
• сопутствующая тяжелая патология.
• беременность.
• слишком большой размер матки, не позволяющий выполнить диагностическую манипуляцию.
Если площадь поражения больше 2 см, рассматривается вопрос о поэтапном вмешательстве.
Какие анализы нужно сдать перед гистероскопией

• Общий анализ крови, как и перед большинством операций, позволяет оценить исходное состояние женщины, это важно для того, чтобы спрогнозировать заживление тканей и адекватный иммунный ответ.
• Определение электролитного баланса.
• Кровь на ВИЧ, гепатиты В и С, сифилис.
• Определение уровня ХГЧ для исключения возможной беременности, которая является противопоказанием к гистероскопии.
• Обследование на ИППП и бактериальный вагиноз.
• Тест Папаниколау (цитологический мазок).
Гистеросапингография и ультразвуковое исследование для оценки полости матки менее эффективны, чем гистероскопия.
МРТ выполняют, когда нужно отдифференцировать перегородку от двурогой матки.
Для установления причины дисменореи, например, обильные месячные, нерегулярные кровянистые выделения, длительные менструации и у женщин, с отсутствием менструаций не менее 6 месяцев выполняется биопсия эндометрия.
В каждом случае, когда выполнялось иссечение тканей, показано проведение биопсии.
Как проводится гистероскопия матки
Под наркозом, после расширения шейки, в полость вводят гистероскоп с оптическим оборудованием. Для улучшения визуализации вводится стерильный раствор. Картинка передается на экран компьютера, так осуществляется контроль над любыми манипуляциями.
Как правило, гистероскопия — стационарный метод исследования, и приравнивается к малым оперативным вмешательствам.
На основании заключения определяются с тактикой подготовки к ЭКО.
Многие женщины спрашивают, на какой день цикла делается гистероскопия перед ЭКО; это зависит от подозреваемой патологии и поставленных задач.
В начале менструального цикла обследование выполняется, если планируется удаление полипа, миомы или рассечение спаек.
С 15 — 18 дня лучше визуализируются патологические изменения в эндометрии.
Когда делать ЭКО после гистероскопии
Эко после гистероскопии выполняется у каждой женщины в свой срок. Кому-то необходимо пройти курс противовоспалительной терапии, кому-то назначат гормональные препараты, а некоторым нужно выждать несколько месяцев после выполненной операции.
К сожалению, не всем женщинам можно расчитывать на удачное ЭКО после гистероскопии, так как помимо новообразований и аномалий развития матки, есть еще целый ряд патологий, ведущих к бесплодию. Поэтому перед ЭКО проводится максимально полное лабораторно-инструментальное исследование.

комментарии к статье
0