Шеечный фактор бесплодия
Неспособность пары зачать ребёнка зависит от состояния здоровья обоих партнёров. В организме женщины проблемы репродуктивного характера в 95% случаев связаны с дисфункцией половой системы. Несостоятельность шейки матки и продуцируемая ею секреция иногда препятствуют перемещению сперматозоидов к полости детородного органа. Выяснением причины нарушения и лечением выявленной патологии занимается гинеколог.
Функции цервикального канала, что представляет собой шеечная слизь
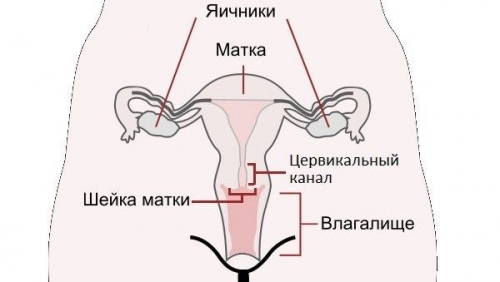
Цервикальный канал выполняет несколько важных физиологических функций. Он защищает внутренние половые органы от инфекционных процессов, проникновения патогенной микрофлоры. В этом же отделе половой системы остаются малоподвижные сперматозоиды. Цервикальный канал выстлан эпителиальными клетками, которые выделяют особый секрет.
Слизь содержит воду, гликопротеины, лейкоциты, отторгнутые клетки ткани шейки матки и секрецию её желез. Вязкость шеечной слизи зависит от содержания эстрогенов. Повышенная густота секреции не позволяет пропускать зрелые, подвижные сперматозоиды, что способствует наступлению бесплодия.
Период овуляции характеризуется изменением консистенции шеечной слизи. Она становится более жидкой. Это является благоприятным условием для перемещения сперматозоидов к матке. Пропускная способность шеечной секреции напрямую влияет на вероятность оплодотворения.
Как и почему шейка матки препятствует наступлению зачатия
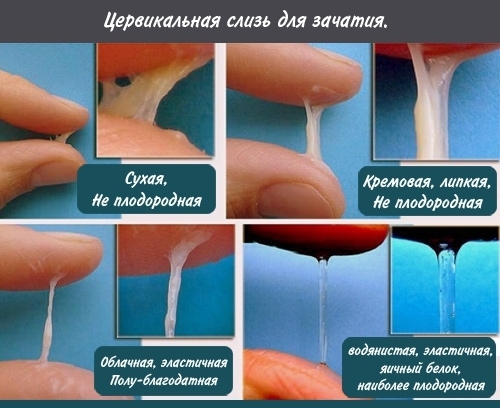
Повышенную густоту цервикальной слизи во время овуляции вызывают следующие факторы:
1. Нарушение гормонального баланса женского организма. Качественный и количественный состав жидкости, которую продуцирует шейка матки, не всегда благоприятны для мужских половых клеток. Они лишены возможности достигнуть полости детородного органа из-за несоответствия биологической среды.
2. Нарушение структуры эпителия, из которого выстлан цервикальный канал. Это вызывает некорректную функциональную активность желез. Повышенное насыщение цервикальной жидкости секрецией шейки матки способствует повышению её густоты. Это снижает активность сперматозоидов, исключает возможность их полноценной подвижности и перемещения к детородному органу.
3. Наличие воспалительных процессов органов репродуктивной системы. Цервикальный канал насыщается повышенной численностью лейкоцитов вследствие заболевания. Это условие не позволяет сперматозоидам легко переместиться внутрь полости матки даже во время овуляции.
4. Содержание иммуноглобулинов в шеечной слизи. Они представляют собой антиспермальные соединения. Целенаправленно купируют мужские половые клетки, даже несмотря на их полноценность.
5. Эрозия шейки матки является неблагоприятным фактором для осуществления зачатия.
6. Системные эндокринные нарушения, гормональная нестабильность организма.
Бесплодие не является причиной выраженной симптоматики. Поэтому практически невозможно определить по клиническим проявлениям, что женщина не способна зачать.
Гинекологи рекомендуют ориентироваться на возникновение так называемых косвенных признаков патологии. Они обращают внимание во время месячных и в период между ними.
К числу косвенных признаков относится:
• частый сбой менструального цикла;
• продолжительность менструации до 10-12 дней;
• заметное увеличение объёма выделяемой крови;
• появление нехарактерных вагинальных выделений во время менструации.
Очевидный признак наличия бесплодия – отсутствие беременности на протяжении как минимум 1 года активной половой жизни без применения контрацептивов. Только гинеколог может дифференцировать, какой именно фактор послужил причиной нарушения. Для этого специалист руководствуется результатами проведенного исследования – лабораторного, аппаратного, инструментального.
Диагностика

Изначально диагностику составляет опрос, осмотр пациентки. Врачу важно понимать:
• есть ли в её анамнезе перенесенные оперативные вмешательства, особенно, на органах мочеполового тракта;
• какова длительность и регулярность менструального цикла, насколько интенсивны выделения;
• какие виды патологии перенесла женщина;
• были ли беременности и чем завершились (здоровыми, патологическими родами, выкидышем, абортом). Этот фактор позволяет понять, вторично ли бесплодие.
Затем женщину осматривают на гинекологическом кресле. Во время исследования удаётся установить присутствие жидкой среды во внешних зевах шейки матки, её каналах. Затем проводят исследование посредством посткоитального теста. Если специалист предполагает, что причина бесплодия пациентки состоит в шеечном факторе, определяющее значение имеет результат этого исследования. Он помогает обнаружить причину конфликта сред – цервикальной слизи пациентки и эякулята её партнера.
Анализ позволяет выявить число подвижных сперматозоидов во внутриматочной смазке. Обязательное условие – биологический материал нужно брать в определённые промежутки времени.
Дополнительно гинеколог осматривает структуру канала с помощью зонда – на предмет патологических изменений. Также важно понимать, есть ли сужение его просвета, насколько интенсивно женская смазка отторгает сперматозоиды. Этот показатель определяют путём выявления антител в биологической среде пациентки.
Благодаря применению лакмусового индикатора, устанавливают уровень рН.
При необходимости, гинеколог направляет женщину на бактериологическое исследование.
Дополнительно необходимо провести исследование с целью определения состава жидкости шейки матки. Взятие материала проводят в середине менструального цикла.
Лечение патологии

Успешность терапевтического воздействия предопределяется характером и видом заболевания, послужившего первопричиной бесплодия.
1. Нарушение состояния эндокринной системы – показание для проведения гормонотерапии.
2. Полипоз, эрозию шейки матки устраняют альтернативными вариантами – лазерным воздействием, жидким азотом, в редких, осложнённых случаях проводят оперативное вмешательство.
3. Воспалительные процессы купируют посредством антибиотикотерапии, путём назначения нестероидных противовоспалительных средств.
Отсутствие ожидаемого эффекта от консервативного лечения является основанием для рассмотрения альтернативных вариантов зачатия.
К числу таких методов относится:
Внутриматочная инсеминация. Эякулят вводят внутрь матки, не затрагивая тканей цервикального канала, шеечной слизи.
ЭКО (экстракорпоральное оплодотворение). Врач-эмбриолог выполняет оплодотворение гамет (половых клеток) искусственно, лабораторным способом. Затем эмбрион переносят в маточную полость.
Перед реализацией указанных репродуктивных технологий, пациентке нужно пройти УЗИ, гистероскопию и лабораторные исследования в полном объёме.
Вывод
Шеечный фактор бесплодия можно дифференцировать только на основании информации из анамнеза пациентки и результатов проведенного исследования. Патологическое состояние не во всех случаях подлежит медикаментозной или хирургической коррекции, что побуждает пары прибегнуть к современным репродуктивным технологиям. Раннее устранение воспаления в половых органах и нормализация гормонального фона повышают вероятность естественного зачатия.

комментарии к статье
0